Когда человек лежит, давление на сосуды и ткани уменьшается, что может привести к восстановлению микроциркуляции и снижению воспалительных процессов. Это объясняет, почему пятна кажутся бледнее в положении горизонтально — кровообращение в области пятен улучшается, а отек и воспаление временно уменьшаются.
Однако при встаивании вес тела оказывает давление на сосуды и приводит к активизации воспалительных процессов, что снова вызывает покраснение и отек. Таким образом, изменение положения тела влияет на состояние кожи и проявление пятен из-за колебания кровообращения и давления на сосуды.
- Положение тела: При лежании давление на сосуды уменьшается, что способствует снижению отека.
- Кровообращение: В горизонтальном положении улучшается кровообращение, что уменьшает воспаление.
- Лимфоотток: Лежа, лимфа легче выводит излишки жидкости, что также снижает видимость пятен.
- Воздействие на кожу: Давление одежды или постели может временно уменьшить проявление воспаления.
- Физическая активность: При вставаемом положении нагрузка на сосуды и ткани возрастает, вызывая повторное воспаление.
Почему когда лежа пятна становвтся прчти бледные а когда встаеш они опять воспаленные и проявляют себя какая причина
Розовый лишай — это довольно распространенное кожное заболевание, которое проявляется в форме шелушащихся красных пятен на дерме. Также болезнь известна под названием болезнь Жибера или розеола шелушащаяся.
Причины возникновения розового лишая до конца не установлены, однако есть предположение о его вирусном происхождении. Это заболевание часто развивается после переохлаждения, перенесенных простудных заболеваний и инфекций. Люди с ослабленной иммунной системой находятся в группе риска, так как у них розовый лишай может возникать неоднократно.
Иногда причиной появления лишая может становиться частое использование жестких мочалок и мыла, а также применение скрабов. Из-за этого кожа пересушивается и становится более восприимчивой к различным инфекциям. Чаще всего заболевание диагностируется в весенний и осенний периоды, при этом лечатся им молодые люди в возрасте от 20 до 35 лет гораздо чаще, чем пожилые люди.
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок.
Характерной чертой розового лишая являются красные границы вокруг пятен и шелушение в их центре, благодаря чему они выглядят как медальоны. При этом отдельные пятна не сливаются друг с другом. Обычно они появляются на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания — 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.

Дерматолог выставляет диагноз розового лишая на основании визуального осмотра, специальные диагностические процедуры, как правило, не требуются. Врач может произвести соскоб с кожного покрова, однако опытный специалист зачастую может распознать заболевание без дополнительных исследований. В 1860 году доктор Жибер, в честь которого названа болезнь, высказал предположение, что розовый лишай не нуждается в специальном лечении и способен проходить самостоятельно. Современные дерматологи придерживаются аналогичного мнения — если не заниматься лечением, розовый лишай уходит сам по себе в течение 2-3 месяцев.
Если зуд очень выражен и пациент не готов ждать, можно воспользоваться методами, помогающими ускорить течение заболевания. Рекомендуется принимать ванну или мыться в душе как можно реже и избегать использования моющих средств. Следует стараться минимизировать контакт пятен с водой, чтобы не способствовать их распространению. Кроме того, в период болезни не рекомендуется загорать и носить синтетическую одежду.
Не рекомендуется применять мази и пасты без назначения врача. Для облегчения зуда можно использовать антигистаминные и противовоспалительные кремы и мази, а в более сложных случаях может быть назначена группа антигистаминов, таких как Супрастин и Тавигил.
Наиболее эффективной мазью для лечения розового лишая признана Гидрокортизоновая, содержащая гормоны надпочечников. Также для наружной обработки сыпи можно использовать мази Лоринден A, Синалар и Флуцинар. Очень редко, если лечение проводится неправильно или у пациентов с ослабленным иммунитетом, может возникать осложненное течение заболевания с повышением температуры. В таких случаях врач может назначить антибиотики и жаропонижающие средства.

Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке — Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Обычно рецепт для приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но найти все эти ингредиенты и точно соблюсти пропорции может быть сложно. Мы предлагаем более простой вариант, не менее эффективный. Купите детскую присыпку «Гальманин» и бутылочку глицерина.
В состав этой присыпки уже входят все необходимые компоненты в правильных пропорциях, и вам нужно лишь добавить глицерин до получения пастообразной консистенции. Наносите эту массу на розовые пятна лишая дважды в день — утром и вечером, пока пятна не исчезнут. Лечение розового лишая с помощью этой болтушки обойдется вам в небольшую сумму.
«Заразный или нет розовый лишай?» — этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай — заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Некоторые факторы могут спровоцировать начало заболевания, после чего его проявления могут угасать, но кожа уже начинает реагировать на эту активность аллергическими реакциями. Поэтому некоторые специалисты утверждают, что розовый лишай может передаваться даже при кратковременных контактах с заболевшим. Также было замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса трансформируется в крупное пятно, которое врачи называют материнской бляшкой, а затем количество пятен увеличивается.
О чем сигнализирует изменение цвета кожи
заболеванием, чаще всего она являются симптомом того, что в организме происходит что-то неладное.
Кожа человека может изменять свой цвет как внезапно, так и постепенно. Обычно такие изменения связаны с различными заболеваниями, поэтому их серьезно не следует игнорировать. Узнайте, что может означать неожиданное или медленное изменение цвета кожи.
Пожелтение кожи
Желтый цвет кожи появляется из-за увеличенной концентрации билирубина в крови, который является желчным пигментом, вырабатываемым печенью.
костным мозгом и селезенкой. Пожелтение кожи – это симптом, который может указывать на:
• Предпеченочная желтуха • Внутрипеченочная желтуха • Внепеченочная желтуха • Цирроз • Вирусный гепатит А, В или С • Повреждение печени вследствие отравления • Синдром Жильбера
Однако, если желтоватый оттенок кожи не вызван функционированием печени, причины могут быть следующими:
• Синдром Криглера-Найяра • Гормональные нарушения • Краснуха • Цитомегаловирус • Инфекционный мононуклеоз
Желтая окраска кожи также может не быть связана с каким-либо заболеванием и возникать из-за курения или реакции кожу на различные химические вещества.
использование косметики для загара, большим поступлением каротина в организм.
Коричнево-желтый цвет
Если кожа становится коричнево-желтой, следует проверить состояние почек. Этот оттенок может свидетельствовать о почечной недостаточности.
этого органа и развитие уремии.
Покраснение кожи
Если кожа начинает краснеть и сопровождается зудом по всему телу, головными болями и головокружением, покалыванием в ногах и руках или
Если вы ощущаете шум в ушах, возможно, у вас начинается полицитемия. Причины возникновения этого состояния неизвестны. Это заболевание, которое редко бывает наследственным, характеризуется увеличением количества красных кровяных клеток.
Синюшность кожи
Синюшность, или цианоз, обычно связана со снижением кровоснабжения. Это может происходить на стадии полицитемии,
когда количество эритроцитов настолько велико, что кровоток уменьшается и нарушается кровообращение. Голубая окраска кожи Возникает
при сердечно-сосудистых заболеваниях, патологиях легких и понижении артериального давления. Синеватость кожи также может возникать в результате отравления организма аномальным гемоглобином. Если синяки на коже исчезают при нажатии, это может свидетельствовать о наличии тяжелых металлов в организме, что может быть результатом переохлаждения, сердечной недостаточности, атеросклероза, артериальной эмболии, диабета, тромбообразования или воспалительных процессов в венах.
как серебро или золото, а также может быть реакцией на некоторые лекарства. В свою очередь, локальные синяки на коже (руки, ноги, рот, нос) могут
Заболевание, которым чаще всего сопровождается бледность кожи — это анемия. При этом состоянии снижается уровень эритроцитов или концентрация гемоглобина, и оно сопровождается слабостью, утомляемостью, головокружениями, сухостью кожи, сонливостью и бледностью слизистых оболочек и конъюнктивы.
Бледная кожа
Состояния, проявляющиеся через тошноту, рвоту, беспокойство, нервозность, холодный пот и расширенные зрачки. Еще одно заболевание, приводящее к бледности кожи, это гипотиреоз.
оболочек. Бледная кожа также может быть симптомом гипогликемии, или низкого уровня сахара в крови. Симптомы гипогликемии включают изменение голоса,
Бледность кожи также может указывать на нарушения в питании, кардиогенные или гипогликемические шоки, овариоз, лейкоз. К менее серьезным причинам бледности относятся эмоциональные реакции, недостаток сна, а также предвестники мигрени.
Когда человек лежит, кровоснабжение определённых участков кожи меняется. Это может приводить к тому, что пятна становятся менее выраженными и выглядят бледнее. В этом положении кровоток к этим участкам может снижаться, и из-за этого уменьшается количество кровяных клеток и веществ, отвечающих за воспаление, что и приводит к такому визуальному эффекту.
При переходе в вертикальное положение происходит обратный процесс. Увеличивается приток крови к участкам кожи, что может приводить к повторной активации воспалительных процессов. Кроме того, сила тяжести влияет на распределение крови, и это может усугублять проявления воспаления в определённых зонах, особенно если эти участки ранее были склонны к отекам или покраснению.
Также стоит отметить, что и состояние кожи, и индивидуальные особенности организма играют значительную роль в этом процессе. Напряжение или расслабление мышц, изменение температуры и даже уровень стресса могут влиять на состояние кожи. Поэтому изменение цвета пятен при смене положения тела может быть связано не только с кровообращением, но и с общими физиологическими реакциями организма.
Белые пятна на коже – авитаминоз
Белые точки на коже подобно акне может быть признаком недостатка незаменимых жирных кислот и витаминов А и D. Они появляются в основном на лице, руках, бедрах и ягодицах.
В этих ситуациях важно исключить насыщенные жиры и обогатить рацион полезными жирами, добавляя в питание:
Необходимо потреблять как можно больше зеленых овощей, богатых бета-каротином (морковь, спаржа, абрикосы, брокколи, перец и т. д.). Они основной источник витамина А. Для обеспечения организма витамином D следует принимать солнечные ванны в течение десяти минут в день.
Медицине известен вид анемии, возникающей в результате недостатка витамина B12 — злокачественная анемия. Всасывание витамина осуществляется в подвздошной кишке (задней части тонкого кишечника), но сначала он должен связываться с белком (фактор Касла), который вырабатывается в желудке.
Если желудок не производит необходимый белок, это может стать причиной появления белых пятен на теле. Диагноз устанавливается на основе:
- анализов крови;
- исследования желудка — гастроскопия и биопсия;
- теста Шиллинга, который измеряет усвоение радиоактивного витамина B12 с необходимым белком.
В курс лечения входят инъекции витамина B12.
Белые пятна на коже — витилиго
Витилиго – кожное заболевание. Симптом его – белые пятна на теле, особенно на голенях, возникающие из-за потери пигмента кожи и исчезновение меланоцитов (пигментных клеток эпителия). Сопровождается зудом на ранней стадии.
Выделяют три основных типа витилиго:
- Локализованное витилиго — поражает небольшую область кожи и встречается в 2% случаев.
- Генерализованное витилиго — охватывает несколько зон, таких как лицо, шея, туловище и конечности, встречается в 90% случаев.
- Универсальное витилиго — затрагивает более 80% кожи и встречается в 8% случаев.
Как правило, это состояние безопасно, но может сопутствовать другим заболеваниям, таким как:
- заболевания щитовидной железы;
- диабет;
- злокачественная анемия — из-за нехватки витамина B12;
- очаговая алопеция — внезапное появление одной или нескольких круглых областей без волос;
- болезнь Аддисона;
- псориаз;
- злокачественная меланома — в этом случае это может быть признаком успешной терапии.
Белые пятна на коже могут иметь размер от нескольких миллиметров до нескольких сантиметров. Позже пятна сливаются и могут занимать большие площади, при этом зуд исчезает.
Витилиго обычно проявляется примерно в 20 лет, и у 30% больных есть семейная предрасположенность к этому заболеванию. При лечении важно избегать солнечного света.
В настоящее время наиболее успешной терапией является метод физиотерапии – применение ультрафиолетовых лучей. Могут быть полезны кремы с кортикостероидами и синтетические препараты витамина D.
Последствия депиляции IPL
Белые пятна на коже могут возникать и после процедуры IPL-депиляции, которая представляет собой методы удаления волос с помощью оборудования, излучающего свет в определенной длине волны, влияющей на пигментацию.
Поскольку IPL-депиляция не рекомендуется для людей с темной кожей, неверная оценка типа кожи может привести к появлению белых пятен. Поэтому в течение двух недель после процедуры также следует избегать ультрафиолетового излучения.
Метод IPL также используется для удаления различных гиперпигментаций, а также пигментных пятен. Однако, поскольку кожа на некоторых частях тела (предплечьях, кистях рук и т. д.) чувствительна, то могут оставаться белые пятна или крошечные шрамы.
Диагностика
Диагностика витилиго обычно проста и основывается на характерных проявлениях заболевания.
Необходимо дифференцировать витилиго от следующих заболеваний:
- атопический дерматит;
- альбинизм;
- стригущий лишай;
- меланома (раковая опухоль кожи);
- лейкодерма;
- пернициозная анемия;
- красная волчанка.
Если визуально дифференцировать витилиго от указанных заболеваний сложно, то выполняется биопсия с последующим гистологическим анализом образца.
Пациентам рекомендуется пройти анализы: общий и биохимический анализы крови, общий анализ мочи, исследование на антитела к тиреоглобулину и тиреоидной пероксидазе, а также тест на антинуклеарные антитела. Это поможет выявить возможные сбои в эндокринной и иммунной системах.
Лечение
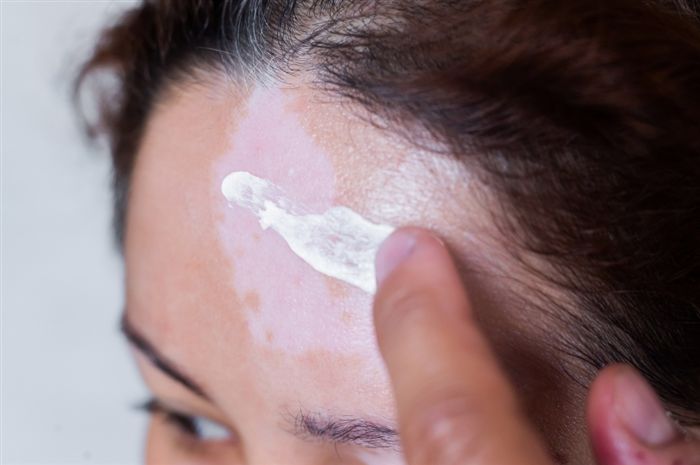
На сегодняшний день эффективной схемы лечения витилиго не существует. Задача существующих методов терапии – предупреждение появления новых пятен и максимальное уменьшение уже существующих.
Для лечения витилиго применяются следующие препараты:
- Топические кортикостероидные препараты (местное нанесение). Они предназначены для лечения кожных высыпаний и дерматитов. Их используют либо постоянно, либо с периодами отмены. Длительность применения может составлять от 2 до 3 месяцев или 4–6 циклов по две недели с перерывами между ними в две недели.
- Топические ингибиторы кальциневрина (местное применение). Это новая группа нестероидных средств, обладающих противовоспалительными и иммуносупрессивными свойствами.
Также необходим прием пероральных антиоксидантов, кортикостероидов, аминокислот.
Для борьбы с витилиго доступны и физиотерапевтические методы:
- Узковолновая УФБ-фототерапия. Это фототерапия, использующая узкополосное ультрафиолетовое излучение с длиной волны 311 нм. УФ-излучение обладает противовоспалительными, антипролиферативными и иммуносупрессивными эффектами, при этом минимизируя побочные реакции.
- ПУВА-терапия. Это метод, который сочетает ультрафиолетовое освещение с фотосенсибилизирующими средствами, повышающими чувствительность кожи к ультрафиолету, что способствует более глубокому проникновению его в дерму. Успех лечения во многом зависит от медикаментов, используемых в комплексе. Эта терапия противопоказана пациентам с сердечной, почечной и печеночной недостаточностью.
- Селективная фототерапия. В этом случае используются средневолновые и длинноволновые лучи, и препараты-сенсибилизаторы не нужны. Начальная доза облучения определяется исходя из типа кожи, затем она постепенно увеличивается. Курс терапии может длиться от 20 до 30 процедур, и рекомендуется проводить несколько курсов с интервалом 1–1,5 месяца.
Наиболее подходящий метод физиотерапии должен рекомендовать дерматолог.
Менее распространены хирургические методы лечения:
- трансплантация субэпидермального пузыря;
- трансплантация кожи с измененной толщиной;
- трансплантация с помощью перфорации;
- клеточная трансплантация.
Для маскировки проявлений витилиго применяются тональные средства и автозагары. Если витилиго вызывает психологический дискомфорт у пациента, он может нуждаться в психотерапевтических сеансах.
Опыт других людей
Анна, 28 лет, врач дерматолог. «Я заметила, что у пациентов, когда они лежат, воспаления на коже действительно становятся заметно менее выраженными. Это связано с тем, что в горизонтальном положении уменьшается кровоток к коже, и воспалительные процессы временно успокаиваются. Однако, как только человек начинает двигаться или встает, приток крови восстанавливается, и воспаление вновь проявляется.»
Игорь, 34 года, айтишник. «У меня есть похожая проблема с кожей. Я столкнулся с ней после долгих ночей за компьютером. Когда я лежу, воспаленные участки выглядят гораздо лучше, чем в вертикальном положении. Я думаю, это связано с давлением на кожу и изменением кровообращения. В лежании down, my skin has microcirculation of blood flow, and this probably helps for a while to reduce the visibility of the spots.»
Мария, 45 лет, домохозяйка. «Я уже давно заметила, что когда я лежу, местами, где у меня бывают покраснения, становятся бледнее. Иногда меня это даже радует, но стоит только встать, как они сразу становятся опять заметными. Скорее всего, это связано с тем, что в лежачем положении давление на кожу меньше, а при вертикальном положении нагрузка и приток крови увеличивается.»
Вопросы по теме
Почему положение тела влияет на цвет пятен на коже?
Когда вы лежите, кровь в организме перераспределяется, и давление на кровеносные сосуды в областях с пятнами уменьшается. Это может привести к тому, что ваши пятна становятся менее заметными. В положении стоя кровоток увеличивается, что может вызывать воспаление и выделение пигмента в этих участках, делая их более выраженными.
Существуют ли факторы, усиливающие воспаление пятен при смене положений?
Да, ряд факторов может играть роль в изменении внешнего вида пятен на коже. К ним относятся температура, физическая активность и даже уровень стресса. Когда вы встаете, приток крови к определенным участкам кожи увеличивается, и если в области пятен присутствует воспалительный процесс, он может усиливаться из-за повышения температуры и притока крови. Это приводит к тому, что пятна становятся более яркими и воспаленными.
Могут ли различные пятна на коже иметь разные причины воспаления?
Определенно, различные виды пятен могут иметь свои причины. Например, аллергические реакции, дерматологические заболевания или даже травмы могут вызывать воспаление. В зависимости от природы пятна его реакция на смену положения тела может быть разной: некоторые пятна могут быстро бледнеть, а другие — наоборот, становиться более заметными. Всегда стоит консультироваться с dermatologom для точной диагностики.
