Дефект таранной кости с формированием крупных фрагментов указывает на наличие разрушительных изменений в этой области, что может быть следствием травмы, остеонекроза или инфекционного процесса. Это состояние требует тщательной диагностики и может привести к нарушению функций стопы и боли при движении.
В случае выявления такого дефекта необходимо обратиться к специалисту для определения дальнейшей тактики лечения, которая может включать консервативные методы или хирургическое вмешательство. Ранняя диагностика и адекватное лечение играют ключевую роль в восстановлении функции и предотвращении осложнений.
- Определение: Дефект таранной кости – это участок разрушения или отсутствия костной ткани в области таранной кости.
- Формирование фрагментов: Приводит к образованию крупных фрагментов, что может ухудшать функциональность сустава.
- Причины: Включают травмы, дегенеративные заболевания, воспалительные процессы и аномалии развития.
- Симптомы: Боль, отек, ограничение подвижности в суставе, а также возможные нарушения походки.
- Диагностика: Осуществляется с помощью рентгенографии, МРТ или КТ для оценки степени повреждения.
- Лечение: Может варьироваться от консервативных методов до хирургического вмешательства для восстановления структуры кости.
Рентгенография
Обычное рентгенологическое исследование включает в себя рентгенографию обоих голеностопных суставов как в прямой, так и в боковой проекции. На полученных снимках возможно выявить отслоенный костный отрывок. На начальных стадиях патологии площадь поражения может быть незначительной, из-за чего она может не отображаться на рентгенограммах. В некоторых случаях изменения могут быть заметны только при повторном рентгенологическом исследовании.

КТ и МРТ
Для подготовки к операции предпочтительно использовать компьютерную томографию (КТ). Этот метод включает исследование с шагом в 0,5 мм и 3D-реконструкцию поврежденного сустава. Магнитно-резонансная томография (МРТ) также полезна для выявления дополнительных повреждений мягких тканей, таких как мышцы, связки и сухожилия.



КЛАССИФИКАЦИЯ ОСТЕОХОНДРАЛЬНЫХ ДЕФЕКТОВ ТАРАННОЙ КОСТИ
I стадия: незначительный компрессионный перелом.
II стадия: неполный отрыв фрагмента.
III стадия: полный отрыв поврежденного фрагмента с его смещением.
IV стадия: смещенный фрагмент.
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
Бессимптомно существующие или минимально проявляющие себя повреждения лечатся консервативно: покой, лед, временное ограничение нагрузки и, при ощущениях нестабильности в суставе, ортезирование.
ВАРИАНТЫ ОПЕРАТИВНОГО ЛЕЧЕНИЯ
В нашей практике применяется ряд хирургических методик для лечения остеохондральных повреждений голеностопного сустава. В основном они основываются на одном из перечисленных принципов:
- Дебридмент и стимуляция костного мозга (микрофрактурирование, абразивная хондропластика, перфорация); в результате этого стволовые клетки из костно-мозгового канала проникают в область дефекта, способствуя образованию нового хряща.
- Фиксация большого оторванного фрагмента хряща обратно к блоку таранной кости;
- Стимуляция формирования хряща путем имплантации аутологических хондроцитов;
- Перемещение хряща из области коленного сустава (мозаичная хондропластика) или замена дефекта искусственным хрящом.
Выбор методов лечения остеохондральных повреждений таранной кости определяется продолжительностью жалоб пациента, размером дефекта и типом повреждения: первичным или вторичным.
Исходя из нашего опыта, артроскопический дебридмент и стимуляция костного мозга являются предпочтительными методами лечения повреждений хряща в области голеностопа, обеспечивая хорошие и отличные результаты в 87% случаев.

В острых ситуациях (от травмы прошло до 4 недель) при размерах фрагмента 18 мм и более предпочтительна фиксация его на место с использованием специальных винтов. В подростковом возрасте всегда следует отдавать предпочтение фиксации отколовшегося фрагмента даже при размерах дефект менее 18 мм. При крупных кистозных дефектах таранной кости может быть показано заполнение дефекта костным материалом.
В большинстве первичных случаях весь необходимый объем вмешательства может быть выполнен артроскопически.

Если первичное вмешательство оказывается неэффективным, возможно применение мозаичной хондропластики или замены дефекта искусственным хрящом. Эти операции выполняются в открытом доступе.
АРТРОСКОПИЧЕСКИЙ ДЕБРИДМЕНТ И СТИМУЛЯЦИЯ КОСТНОГО МОЗГА
Процедура заключается в удалении всех отколовшихся частей хряща и некротизированной кости. Если в кости под хрящом находят кисты, они вскрываются и обрабатываются специальным образом. Затем с помощью специфического инструмента выполняется микроинициализация кости, что способствует высвобождению факторов роста, заполняющих хрящевой дефект таранной кости.

Происходит стимуляция образования новых сосудов, в остеохондральный дефект выходят стволовые клетки костного мозга таранной кости, и он в последующем заполняется хрящом.

В ходе операции наблюдается снижение давления внутри сустава на хрящ, что позволяет блокировать стимуляцию нервных окончаний и снижать интенсивность болевых ощущений у пациента.
Хорошие и отличные результаты отмечены у 86% пациентов.
Вертикальный таран
«Вертикальный таран» является врожденной аномалией развития и характеризуется крайней степенью выраженности плоско-вальгусной деформации стопы. Частота встречаемости данной патологии составляет 1 случай на 10000 новорожденных.
Причиной вертикального положения таранной кости являются хромосомные аномалии. M. Dobbs — американский ортопед, в 2006 году выявил гены отвечающие за формирование вертикальной таранной кости. Не редко данная деформация сочетается с системными заболеваниями (артрогрипоз) и синдромами (синдром Фримена-Шелдона, Патау и т.д.).
Клиническая картина вертикального тарана включает несколько элементов. Локализация патологии происходит в таранно-ладьевидном суставе, где наблюдается подвывих. Таранная кость наклоняется вниз, что приводит к прощупыванию головки таранной кости на подошвенной поверхности стопы, а передняя и средняя части стопы смещаются назад и наружу. Ограничение тыльного сгибания стопы также обязательно для данной деформации. В результате наблюдаются вальгусное и эквинусное положение заднего отдела стопы в сочетании с отведением и пронацией переднего и среднего отделов, что формирует деформацию стопы в форме «качалки».
Диагностика складывается из мануального осмотра стопы детским ортопедом и выполнении рентгенограмм стопы. На снимках в прямой и боковой проекциях визуализируется вывих головки таранной кости и увеличение пяточного таранного угла. Стоит отметить, что рентгенограммы стопы должны быть «функциональными».
Рентгенологическое исследование стопы в прямой и боковой проекция производится с максимальным тыльным сгибанием стопы. При сочетании данного вида деформации стопы с синдромами рекомендуется консультация генетика.
Лечение
Опыт I. Ponseti в лечении детей с косолапостью стал основой для идеи адаптации этого метода для лечения детей с врожденными плоско-вальгусными стопами. Врожденный вертикальный таран фактически противоположен врожденной косолапости. Ученик I. Ponseti, M. Dobbs, разработал авторский метод лечения вертикального тарана.
Применение данной техники у детей младше 4 лет позволяет избежать значительных хирургических вмешательств. При гипсовании основными точками давления являются головка таранной кости и головка первой плюсневой кости соответственно. С восстановлением стопа начинает поворачиваться наружу относительно таранной кости, и происходит вправление подвывиха в таранно-ладьевидном и подтаранном суставах.
- Этапное гипсование включает мануальную коррекцию деформации стопы и сохранение достигнутого результата в гипсовой повязке с фиксированием колена, наложенной от пальцев до верхней третьей части бедра ребенка. Гипс накладывается раз в 7-10 дней; количество сеансов — 5-6. За счет растяжимости мягких тканей у малышей до 4 лет возможно постепенное устранение пронации, абдукции и дорсифлексии передней части стопы без наркоза, что позволяет достичь положения плантофлексии, варуса и супинации.
- Малоинвазивное вмешательство. В ходе операции под контролем электронно-оптического преобразователя фиксируется таранно-ладьевидный сустав в положении коррекции с помощью спицы Киршнера, затем производится закрытое рассечение Ахиллова сухожилия через прокол и накладывается гипсовая повязка.
- Послеоперационный этап. Накладываемая гипсовая повязка фиксируется в среднем положении стопы на срок 8 недель, после чего заменяется на короткую (до коленного сустава) для носки на протяжении 4 недель, с последующим удалением фиксирующей спицы под местной анестезией.
- Профилактика рецидива. После снятия окончательного гипса назначается использование брейсов для предотвращения повторного появления деформации. В первые три месяца их следует носить 23 часа в сутки, а затем только на время дневного и ночного сна. Брейсы фиксируют стопу в нейтральном положении. Использование брейсов для профилактики рецидива показано до 4 лет. После начала ходьбы рекомендуется использовать обувь с супинаторами, поддерживающими продольный свод.
Стоит помнить, что после исправления деформации стопы, как и при врожденной косолапости, лечение на этом не заканчивается, так как на фоне роста ребенка существует риск рецидива деформации. Ребенок должен быть под постоянным наблюдением детского ортопеда. Очная (посещение детского ортопеда) или заочная консультация (в виде высланных фотографий стопы и рентгенограмм) необходима как минимум 1 раз в 6 месяцев.
Дефект таранной кости с формированием крупных фрагментов является серьезным состоянием, которое требует внимательного анализа и подхода к лечению. Такой дефект может возникать в результате различных факторов, включая травмы, инфекции или дегенеративные изменения. Формирование крупных фрагментов указывает на развитие нестабильности в области голеностопного сустава, что значительно увеличивает риск нарушения функциональности конечности и может приводить к хронической боли.
В зависимости от причины возникновения дефекта, может потребоваться комплексный подход к лечению. Хирургическое вмешательство может стать необходимым для восстановления целостности кости и устранения фрагментов, что позволит восстановить функциональность сустава и предотвратить дальнейшие осложнения. Важно учитывать общее состояние пациента и степень выраженности дефекта, чтобы подобрать наиболее эффективную тактику лечения.
Кроме того, реабилитационный период после хирургического вмешательства играет ключевую роль в восстановлении. Пациентам следует уделять внимание как физической терапии, так и уточнению двигательной активности. Восстановление функции голеностопного сустава и поддержание его стабильности являются приоритетами, чтобы предотвратить рецидив и обеспечить качественную жизнь пациента в будущем.
Суставы, принимая на себя вес тела во время ходьбы и бега, подвергаются значительным нагрузкам. Неправильная постановка стопы или приземление на прямые ноги могут привести к внутрисуставному перелому.
Повреждение сосудов в суставном хряще или окклюзии артерий, характерная для ряда заболеваний, приводит к иннервации кровоснабжения и развитию некроза таранной кости. В начале процесса ткани отмирают локально, затем патологический процесс распространяется на всю кость.
При отсутствии своевременного лечения некроза голеностопного сустава пациенту грозят обездвиживание и инвалидность.
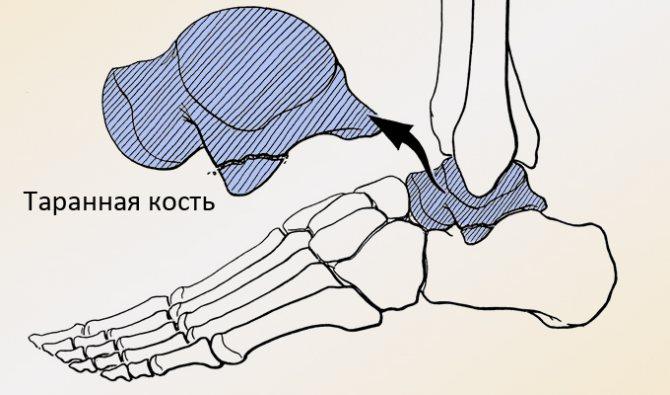
Немного анатомии
Надпяточная кость представляет собой одну из частей губчатой предплюсны, состоящую из головки, тела и соединяющей шейки. Головка соединяется с ладьевидной костью, а тело, на 60% покрытое суставным хрящом, соединяется с латеральной и задней лодыжкой, что напоминает конструкцию вилки.
У заднего отростка имеются боковые и медиальные бугорки, соединяющиеся сухожилием. Кровоснабжение суставов осуществляется из малоберцовой, задней и большеберцовой артерий и их веток.

Из-за уникальной анатомической архитектуры после травмы, окклюзии периферических артерий происходит патологическая ишемия. Состояние сопровождается субъективными симптомами некроза таранной кости голеностопного сустава.
Причины и признаки
Различные причины могут провоцировать патологию, включая: красную волчанку, артрит, болезнь Гоше, анемию, сахарный диабет.
Также к асептическому некрозу приводят:
- эмболия;
- тромбоз;
- применение вазоактивных препаратов;
- нарушения липидного обмена;
- внутрикостное давление;
- нагрузка на большеберцовые кости, резкое сгибание подошв, воздействующее на магистральные сосуды;
Симптомы некроза из-за схожести болевых признаков болезнь часто принимают за артроз. Разница состоит в быстрой прогрессии субъективных признаков и возрасте пациентов. Повреждение голеностопных суставов чаще случается у активных людей 20-45 лет.

Основные симптомы посттравматического асептического некроза левой таранной кости:
- усиливающиеся боли в лодыжке;
- ограничение в подвижности;
- появление отеков и хромоты.
При прогрессировании симптомов необходимо обратиться за медицинской помощью, иначе заболевание может привести к инвалидности.
Стадии развития и уровни поражения сустава при некрозе
Уровень повреждений при нарушении артериального кровообращения зависит от эффективности коллатеральных сосудов, поддерживающих кровоснабжение тканей. Болезнь развивается в три стадии:
- Полная — сопровождается гибелью клеток на 90-100%.
- Локальная форма — проявляется как нарушение чувствительности на внешней поверхности лодыжки.
- Глубокая форма — воздействует на базальные уровни тканей.
Классификация по стадиям
Симптомы асептического некроза в области голеностопа служат индикатором уровня поражения. Для более детальной диагностики используется рентгеновский снимок, который позволяет специалисту точно установить стадию заболевания.
- I — стадия, на которой наблюдается субарахноидальная компрессия, влияющая на приблизительно 10% костной ткани. В этом состоянии движение ещё не ограничено, однако физические нагрузки могут вызывать дискомфорт.
- II — начинается локализованное разрушение определенной области кости, сопровождающееся резкими болями и образованием трещин.
- III — степень поражения костной ткани достигает 40-50%.
- IV — полное разрушение и гибель костных клеток, с отделением хряща и вызывающими разрушительные изменения в костях голени. Полное разрушение костной структуры приводит к потере ее функциональности. Лечение асептического некроза кости в области голеностопного сустава обычно требует оперативного вмешательства.
Диагностика
Медицинские специалисты определяют причины заболевания, осуществляют визуальный осмотр пациента и назначают диагностические процедуры. Это необходимо для создания точной клинической картины и разработки персонализированного лечебного плана.
Для инструментальной диагностики применяются рентгенография, магнитно-резонансная томография (МРТ), компьютерная томография (КТ) и анализы крови. Патологические изменения в суставах зачастую выявляются уже в течение первой недели обследования. Для окончательного подтверждения диагноза через пять дней осуществляются микроскопические анализы, которые повторно подтверждают наличие некроза жировых клеток.

В целом, для диагностики используются следующие методы:
- Ультразвуковая диагностика. Применяется неинвазивный метод для выявления воспалительных процессов и травм мягких тканей, включая мышцы, связки, сухожилия и суставные капсулы с помощью ультразвука.
- Рентгенография. Используется при получении травм, таких как вывихи и переломы, а также при заболеваниях суставов, включая артроз и артрит.
- Анализы. Общие анализы крови и мочи, наряду с биохимическими анализами, помогают обнаружить признаки воспалительных процессов, инфекций и нарушения в костной и хрящевой тканях.
- Магнитно-резонансная томография. Этот метод диагностики суставов отличается высокой точностью, достигающей 99% и позволяет осуществлять срезы тканей на различных уровнях.
Терапия
Подход к лечению основывается на применении фармацевтических средств и процедур, выбранных в соответствии с текущей стадией болезни. В типичных ситуациях для терапии асептического некроза блока применяются следующие препараты:
- Трентал и Куратин — для улучшения кровообращения.
- Ксилофон — для стимуляции обмена кальция.
- Хондропротекторы — для регенерации хряща.
- Витамины группы D и В — для минерализации костей.
- Нестероидные противовоспалительные препараты.
- Спазмолитики, такие как миорелаксант «Мидокалм».

Для закрепления достигнутых результатов предусмотрена реабилитация.
В программу входит ЛФК, восстанавливающая двигательные функции. Устраняют спазмы и стимулируют кровоток с помощью массажа. Для нагрузок суставов голеностопа больным предлагают ортез и ортопедические стельки. Больные получают рекомендации по восстановлению, профилактике болезни, образу жизни.
Лечение некроза таранной кости
Чтобы избавиться от боли и дискомфорта как можно скорее, важно обратиться за профессиональной помощью. Я, Максим Банецкий, опытный ортопед, специализируюсь на лечении заболеваний таранной кости.
Как врач с обширным опытом, я готов поделиться с вами информацией о методах лечения некроза таранной кости. Понимая, что каждый случай уникален, я разрабатываю индивидуальные планы лечения для каждого пациента. Мои методы включают передовые техники диагностики и лечения, в том числе физиотерапию, медикаментозную терапию и, при необходимости, хирургические вмешательства.
Не соглашайтесь на компромиссы в своем комфорте — запишитесь на консультацию уже сегодня и начните путь к здоровым и сильным стопам прямо сейчас!
Лечение
Для уменьшения воспаления мягких тканей используются нестероидные противовоспалительные препараты или кортикостероидные инъекции. В случае перелома накладывается шина ниже колена на 4-6 недель.
Если симптомы сохраняются, осуществляется оперативное вмешательство (убедительные доказательства; во всех исследованиях упоминается положительный результат), включающее в себя удаление треугольной кости. После операции применяется повязка на 5 дней. Далее следует физическая терапия, продолжающаяся 4-8 недель. Полное восстановление занимает 6 месяцев.
Физическая терапия
В процессе лечения могут быть использованы такие методы, как отдых, прикладывание льда, массаж или ультразвуковая терапия. Изометрические и эксцентрические упражнения применяются для укрепления и растяжения мышц нижней части ноги.
Дополнительно назначаются упражнения для повышения активности мышц во время подошвенного сгибания. Мышцы, расположенные глубоко (задняя большеберцовая, длинный сгибатель пальцев и длинный сгибатель большого пальца), а также длинная малоберцовая мышца действуют как антагонисты икроножной мышцы. Во время работы глубоких мышц таранная кость смещается вперед (особенно при подошвенном сгибании), что может снизить давление треугольной кости на заднюю часть большеберцовой кости. При сокращении икроножной мышцы поднимается пяточная кость, что приводит к сжатию треугольной кости.
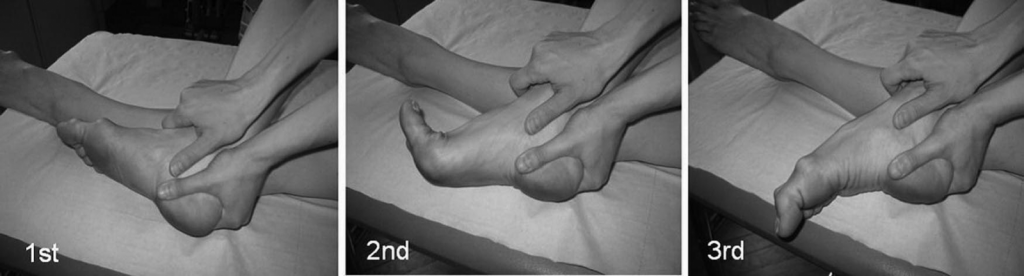
Проприоцептивные упражнения на наклонной доске также применяются для коррекции аномалий нижней конечности. Все упражнения были найдены только в одной работе, исследуемая группа в которой состояла из 11 танцоров с повреждением задней части голеностопного сустава, включая 6 случаев СТК. Девять из них демонстрировали хорошие результаты лечения при применении этих упражнений, двое других прошли через оперативное лечение.
Вопросы по теме
Каковы причины появления дефекта таранной кости с образованием крупных фрагментов?
Дефекты таранной кости с образованием крупных фрагментов могут возникать в результате различных причин, включая травмы, такие как переломы, а также дегенеративные изменения, связанные с возрастом. Кроме того, хронические заболевания, такие как остеопороз или воспалительные процессы, могут способствовать разрушению костной ткани. В редких случаях такие дефекты могут быть результатом врожденных аномалий или онкологических заболеваний, что требует дополнительного обследования для определения точной причины.
Какие симптомы могут указывать на наличие дефекта таранной кости?
Симптомы дефекта таранной кости могут варьироваться в зависимости от серьезности повреждения. Обычно пациенты испытывают боль в области голеностопного сустава, которая может усиливаться при движении или нагрузке. Также возможны отечность и ограничение подвижности в суставе. В некоторых случаях может наблюдаться деформация стопы, и пациенту может быть трудно выполнять обычные физические активности.
Что включает в себя лечение дефекта таранной кости и какова его эффективность?
Лечение дефекта таранной кости может варьироваться от консервативного подхода до хирургического вмешательства, в зависимости от степени повреждения и сопутствующих факторов. Консервативные методы могут включать физиотерапию, использование ортопедических стелек и медикаментозную терапию для снятия боли и воспаления. В случае серьезных дефектов, требующих хирургического вмешательства, может быть проведена остеосинтез или пересадка костной ткани. Эффективность лечения зависит от многих факторов, включая возраст пациента, степень повреждения и наличие сопутствующих заболеваний, однако многие пациенты могут вернуть себе прежнюю мобильность и качество жизни при своевременной и адекватной терапии.
