Сухожилия локтевого сгибателя, включая длинную ладонную мышцу и лучевой сгибатель, крепятся к костям в области локтя, обеспечивая функцию сгибания предплечья. Эти мышцы играют важную роль в выполнении движений, связанных с захватом и удержанием объектов.
Крепление сухожилий осуществляется на лучевой и локтевой костях, что позволяет мышцам эффективно передавать силу на кисть. Хорошее состояние этих структур имеет решающее значение для выполнения повседневных задач и спортивных движений.
- Изучены анатомические особенности сухожилий локтевого сгибателя и длинной ладонной мышцы лучевого сгибателя.
- Обсуждается место крепления сухожилий к костям предплечья и их функциональное значение.
- Анализируются механические свойства сухожилий и их влияние на двигательные функции руки.
- Подчеркивается важность понимания анатомии для диагностики и лечения травм в области локтя.
- Предоставлены рекомендации по реабилитации и профилактике повреждений сухожилий.
Сухожилия лучевого сгибателя запястья, длинной ладонной мышцы и локтевого сгибателя запястья: анатомия и патология
На внутренней стороне запястья расположены три сухожилия, находящиеся близко к запястному каналу: лучевой сгибатель запястья (Frc), длинная ладонная мышца (Pl) и локтевой сгибатель запястья (Fuc). Внизу представлены схемы: а — диаграмма, б — сонограмма.
Лучевой сгибатель запястья — это длинное цилиндрическое сухожилие, которое начинается на медиальном надмыщелке плечевой кости через сухожилие общего сгибателя и прикрепляется к основаниям второй и третьей пястных костей [1]. Оно окружено синовиальной оболочкой, которая начинается приблизительно на 3 см выше запястья и заканчивается на месте крепления. Наиболее распространённое заболевание, которое затрагивает лучевой сгибатель запястья, — это теносиновит, возникающий из-за чрезмерной нагрузки, травм или воспалительных процессов, а также запястно-пястной артропатии. Клинически это проявляется болью в ладонной области запястья у лучевой кости, часто с местным отеком. На основе лишь физикального осмотра синовит лучевого сгибателя запястья может быть ошибочно принят за ганглий. Эта ошибка может быть исправлена с помощью сонографического исследования, демонстрирующего характерные признаки синовита.
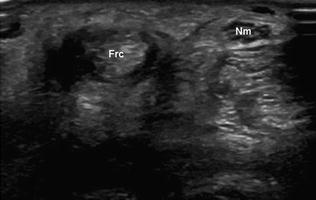
При тендосиновите лучевого сгибателя запястья ультразвуковое исследование показывает анэхогенную область вокруг сухожилия (Frc).
Длинная ладонная мышца (вместе с лучевым сгибателем запястья и локтевым сгибателем запястья) также начинается от медиального надмыщелка через сухожилие общего сгибателя. Обычно он состоит из небольшой проксимальной мышцы и длинного незакрепленного дистального сухожилия. Он проходит через поверхностную часть предплечья между лучевым (латеральным) и локтевым (медиальным) сгибателями запястья, проходит кпереди от удерживателя сгибателей (где прикрепляются некоторые из его волокон) и продолжается до самого дистального места прикрепления к ладонной фасции. Она хорошо развита у млекопитающих, которые используют передние конечности для поддержания веса своего тела и ходьбы, но у человека она считается второстепенной вспомогательной мышцей.
По этой причине его часто выбирают для трансплантации сухожилий. В организме человека основная функция этого сухожилия — поддержание напряжения ладонной фасции.
Анатомически длинная ладонная мышца весьма разнообразна. Полное отсутствие мышц и сухожилий (что имеет значение исключительно для целей реконструкции) встречается у 15–20% населения, со значительными расовыми различиями в частоте. Агенезия может быть односторонней или двусторонней. В первом случае оно обычно ограничивается недоминантной рукой. Более клинически значимым вариантом является перевернутая длинная ладонная мышца. При этом проксимальная часть мышцы, отходящая от медиального надмыщелка, является сухожильной, а брюшко мышцы располагается дистально, прикрепляясь к ладонной фасции. Реверс этих компонентов часто играет роль в синдроме запястного канала.

Длинная ладонная мышца перевернута. Ультразвук демонстрирует её брюшко (не само сухожилие), находящееся над запястным каналом.
Поражения длинной ладонной мышцы являются редкими. Из-за её поверхностного расположения такие травмы, как правило, происходят из-за прямых воздействий (рис. 7.4) и, как правило, не имеют серьёзного клинического значения.

Поражение длинной ладонной мышцы, вызванное прямым воздействием. Ультразвук, проходя дистально (от a > b > c), фиксирует: a — нормальную структуру сухожилия длинной ладонной мышцы (PL), b — поврежденный сегмент, который увеличен и гипоэхогенен, с наличием гематомы, и c — дистальный сегмент, который имеет нормальный вид.
Сухожилие локтевого сгибателя запястья имеет прямолинейное строение (тип сухожилий 1) и, подобно длинной ладонной мышце, не покрыто оболочкой. Эта мышца имеет две головки: меньшая начинается от медиального надмыщелка плечевой кости (через сухожилие общего сгибателя), а большая головка происходит от медиального края локтевого отростка и верхней трети локтевой кости. Она проходит через медиальную область предплечья и прикрепляется к гороховидной кости, удерживателю сгибателей (с некоторыми волокнами), крючку крючковидной кости (через писо-запястную связку) и основанию пятой пястной кости (через писометакарпальную связку).
Хотя наиболее частым заболеванием сухожилий запястья является теносиновит, энтезит чаще встречается в локтевом сгибателе запястья. Компонент «итис» здесь вводит в заблуждение. В острой и хронической фазе энтезита воспалительный инфильтрат отсутствует. Вместо этого в энтезах наблюдаются признаки некроза тканей с миксоидной и гиалиновой дегенерацией коллагена, ангиофибробластической пролиферацией, фиброзом и кальцификацией. Причиной являются повторные микротравмы с разрывом одиночных коллагеновых волокон, что стимулирует процессы репарации. Цикл разрыв-восстановление ослабляет сухожилие и увеличивает вероятность разрывов. Заболевание также затрагивает кости и околосухожильные мягкие ткани и клинически проявляется болью на уровне прикрепления сухожилия локтевого сгибателя на гороховидной кости.
При ультразвуковом исследовании патологические изменения проявляются увеличением сухожилия, нарушением его характерной фибриллярной структуры, гипоэхогенностью и наличием анэхогенных областей, что указывает на дегенеративные процессы и кальцификации. Эти изменения также ассоциированы с нарушениями кортикального слоя кости. В остром состоянии (или во время обострений) цветная допплерография пораженного сухожилия показывает гиперваскуляризацию, которая коррелирует с болью.
Энтезит локтевого сгибателя запястья. a Сагиттальные и аксиальные проекции, b Ультразвуковое исследование показывает увеличенное гипоэхогенное сухожилие локтевого сгибателя запястья (Fuc), с небольшими кальцификатами и кортикальными повреждениями гороховидной кости.
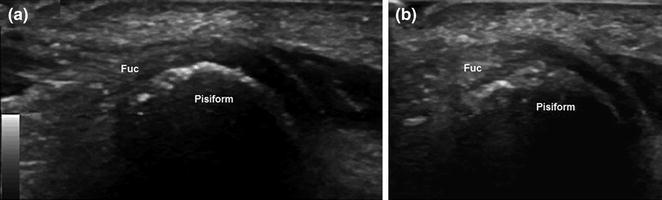
Сухожилие локтевого сгибателя запястья отделено от гороховидной кости бурсой, которая видна на УЗИ только тогда, когда в ней содержится жидкость. По причинам возникновения бурсит на этом уровне аналогичен бурситу в других регионах: в большинстве случаев он обусловлен микротравмами или связан с воспалительными заболеваниями.

Гороховидная бурса. а Сагиттальное и аксиальное наблюдение, б УЗ-сканирование. Небольшая гороховидная бурса (стрелки), расположенная между сухожилием локтевого сгибателя запястья (Fuc) и гороховидной костью, становится видимой на УЗИ при наличии жидкости.
Прикрепление
По ходу вниз вдоль предплечья поверхностный сгибатель пальцев разделяется на два отдельных пласта мышечных волокон, поверхностный и глубокий:
- Поверхностный слой делится и направляет сухожилия к среднему и безымянному пальцам.
- Из глубокого слоя отделяется мышечный пучок, который соединяется с частью поверхностного слоя, связанного с сухожилием безымянного пальца, после чего делится на две части с сухожилиями, направленными к указательному пальцу и мизинцу.
Четыре сухожилия поверхностного сгибателя пальцев проходят глубже запястной поперечной связки, образуя четыре из девяти сухожилий, находящихся в запястном канале. Двигаясь дальше в ладонь, они разделяются на две части, оборачиваясь по обе стороны от сухожилий глубокого сгибателя пальцев, и в конечном счете прикрепляются к основаниям средних фаланг второго-пятого пальцев на их ладонной стороне.
При изучении анатомии предплечья, особенно в контексте локтевого сгибателя, важно обратить внимание на сухожилия длинной ладонной мышцы и лучевого сгибателя. Эти структуры играют критическую роль в обеспечении движений и стабильности в области локтя. Сухожилия локтевого сгибателя крепятся к шершавым участкам на костях предплечья, таких как лучевая кость и локтевая кость, что обеспечивает мощное сцепление и функцию.
Сухожилия длинной ладонной мышцы, прикрепляясь к ладонному апоневрозу, демонстрируют значительное влияние на общую моторную функцию руки. Их анатомическое расположение и крепление на кости позволяют не только сгибать локоть, но и выполнять сложные манипуляции с кистью. Понимание этих анатомических связей помогает в диагностике и лечении различных травм и заболеваний, связанных с предплечьем и суставом.
Также стоит отметить, что лучевой сгибатель, имея свое крепление на наружной стороне локтя, способствует стабилизации данного сустава во время движений. Его функциональная значимость велика, особенно в спортовых дисциплинах, где требуется высокая степень ловкости и силы в области рук. Исследование особенностей прикрепления и функционирования этих сухожилий может значительно улучшить подходы к восстановлению после травм и оптимизации спортивных результатов.
Иннервация
Основное кровоснабжение поверхностного сгибателя пальцев обеспечивается локтевой артерией. Лимфатический дренаж верхней конечности осуществляется через подмышечные лимфоузлы.
Мануальное мышечное тестирование
Пациент сидит, его предплечье и тыльная сторона кисти размещены на столе. Затем кисть переводят в положение супинации и разгибания.
Врач сидит сбоку от тестируемой руки, одной рукой стабилизирует предплечье пациента и пальпирует мышцу и ее сухожилие, а два или три пальца другой руки помещает на 5-ю пястную кость и пястно-фаланговый сустав пациента.
Инструкция: пациента просят отводить мизинец, одновременно сгибая запястье, преодолевая сопротивление врача.
Триггерные точки

Локация триггерных точек
- ТТ1 — в центре брюшка мышцы.
Отраженная боль
- Вентральная область запястья в зоне локтевого возвышения мизинца;
- Проксимальная половина ладони (область возвышения мизинца);
Анатомия запястного канала
Запястный канал представляет собой компактный фиброзно-костный туннель, его стенки образованы костями запястья и запястной связкой (в зарубежной литературе чаще употребляется термин «удерживатель сухожилий сгибателей»). Костные структуры формируют дугу, ограничиваемую четырьмя костными выступами:
- проксимально — грушевидная кость и бугорок ладьевидной кости,
- дистально — крючок крючковидной кости и бугорок кости трапеции.
Самым верхним слоем проходит сухожилие длинной ладонной мышцы, вплетаясь в удерживатель сгибателей (карпальную связку) и далее соединяется с ладонной фасцией. Глубже ладонной фасции находится плотная карпальная связка, которая образует верхнюю границу запястного канала, также называемую поперечной запястной связкой. Удерживатель сгибателей и поперечная запястная связка считаются многими авторами синонимами [1-3]. Анатомическая граница карпальной связки проходит от дистального края лучевой кости до проксимального края третьей пястной кости. Связка прочно прикрепляется к крючку крючковидной и грушевидной костям на локтевой (медиальной) стороне запястного канала и бугорку кости трапеции, и дистальному полюсу ладьевидной кости на радиальной (латеральной) стороне запястного канала. Карпальную связку можно разделить на три части:
- проксимальная часть является прямым продолжением глубокой фасции предплечья.
- средняя часть запястной связки составляет центральную часть удерживателя сгибателей.
- Дистальная часть сплетается с ладонным апоневрозом между мышцами тенара и гипотенара.

Несмотря на то что запястный канал находится рядом с участком сухожилий сгибателей предплечья и средним ладонным пространством кисти, он функционирует как замкнутый отсек, поддерживающий собственные уровни давления тканевой жидкости [5]. Длина канала имеет самую узкую часть (приблизительно на уровне крючка крючковидной кости) шириной около 20 мм, расширяясь до 25 мм на проксимальном и дистальном краях (по типу песочных часов).
Поперечная запястная связка наиболее толстая в местах прикрепления к крючку крючковидной кости и бугорку кости трапеции — именно здесь расположена самая узкая часть запястного канала. Латеральная сторона запястной связки расщепляется, образуя отдельный туннель для сухожилия лучевого сгибателя кисти, формируя его поверхностный и глубокий слои (рис. 2.2). Этот туннель представляет собой продолжение фиброзно-костного канала, который окружает сухожилие лучевого сгибателя кисти, начиная от дистального полюса ладьевидной кости и продолжаясь дорсально к трапециевидному гребню.

Основным содержимым запястного канала является срединный нерв, обычно сопровождаемый срединной артерией, и девять сухожилий сгибателей пальцев. Срединный нерв образуется ветвями (соединенных в области ключицы) из корешков спинного мозга С5 — Тh1. Проходит дистально в предплечье между поверхностными и глубокими мышцами сгибателями пальцев.
В нижнем отделе предплечья срединный нерв становится более поверхностным, проходя между сухожилиями поверхностных сгибателей пальцев и лучевым сгибателем запястья. Примерно на 5 см выше запястного сгиба отходит ладонная кожная ветвь срединного нерва.
Она проходит параллельно срединному нерву на протяжении 1,6 -2,5 см, а затем проходит отдельно под фасцией предплечья между сухожилиями ладонной мышцы и лучевым сгибателем запястья [6, 7]. Ладонная кожная ветвь срединного нерва затем проникает в глубокую фасцию предплечья, располагаясь над запястной связкой, приблизительно на 0,8 см проксимальнее последней. Затем она делится на одну лучевую и одну или несколько локтевых ветвей, которые иннервируют кожу ладонной поверхности проксимального отдела кисти. После выхода из запястного канала срединный нерв делится на шесть концевых ветвей. Есть три ветви общепальцевых нервов:
- первый общепальцевой нерв — образуется из радиальной и локтевой ветвей, ведущих к большому пальцу, а также радиальной ветви пальцевого нерва указательного пальца. Эти ветви могут выходить из срединного нерва как общий пальцевой нерв.
- второй общий пальцевой нерв делится, образуя локтевую ветвь для указательного пальца и радиальную ветвь для среднего пальца.
- третий общий пальцевой нерв делится для создания локтевой ветви для среднего пальца и радиальной ветви для безымянного пальца.
Первая червеобразная мышца иннервируется двигательными ветвями от радиального пальцевого нерва указательного пальца; вторая червеобразная мышца получает иннервацию от второго общего пальцевого нерва.
Положение точки, откуда выходит возвратная двигательная ветвь срединного нерва, может варьироваться в отношении края поперечной запястной связки. Чаще всего (46%) эта ветвь направляется к тенарным мышцам, проходя за пределами карпального канала, что называют экстралигаментным (см. рисунок 2.3). Редче (31%) она отделяется от срединного нерва на уровне дистального края запястной связки внутри канала, добираясь до мышц тенара по сублигаментной схеме. Наименьшее количество случаев (23%) соответствует тем, когда ветвь выходит из запястного канала, предположительно, пробивая связку на пути к тенарным мышцам — это явление называют транслигаментным [8].

Мышцы девяти сгибательных сухожилий, которые проходят через запястный канал, берут начало от медиального надмыщелка плечевой кости, передней части лучевой кости, локтевой кости и межкостной мембраны. Мышечно-сухожильные соединения находятся выше проксимального края запястного канала.
Длинный сгибатель большого пальца является самой радиальной структурой среди девяти сухожилий. Его начало расположено на проксимальной части лучевой кости и межкостной мембране, где он переходит в сухожилие, которое, покидая карпальный канал, оказывается между поверхностной и глубокой головками короткого сгибателя большого пальца.
В конечном итоге сухожилие прикрепляется к дистальной фаланге большого пальца. Поверхностная мышца сгибателей пальцев происходят от медиального надмыщелка плечевой кости, венечного отростка локтевой кости и проксимального диафиза лучевой кости, делится на четыре независимых мышечных брюшка в средней трети предплечья продолжаясь в сухожилия.
Сухожилия, относящиеся к поверхностным сгибателям пальцев, прикрепляются к средним фалангам указательного, среднего, безымянного и мизинца. В карпальном канале они занимают центральное и переднее положение относительно сухожилий указательного пальца и мизинца.
Глубокие сгибатели пальцев продолжают своё течение от соответствующих мышц, которые, в свою очередь, берут начало от проксимальных двух третей локтевой кости и межкостной мембраны. Латеральная половина образует глубокий сгибатель для указательного пальца, тогда как медиальная половина формирует глубокий сгибатель для среднего, безымянного пальцев и мизинца. Все четыре сухожилия разделяются и проходят в сухожильных каналах, добираясь до дистальных фаланг пальцев. Они располагаются глубже всех ранее упомянутых структур через запястный канал. Червеобразные мышцы соединяются с глубокими сгибателями пальцев чуть южнее запястного канала.
Сухожилия окружены мезодермальной тканью (оболочкой), который обеспечивает питание сухожилий, а также смазку. Оболочка состоит из сплошного слоя мезодермы, образующего инвагинированные петли вокруг отдельных сухожилий. Источником кровоснабжения сухожильной брыжейки является передняя межкостная артерия.
Немного выше упомянутого слоя мезодермальной ткани находится фиброзный слой передней капсулы лучезапястного сустава. Эта капсула в основном состоит из связок, которые проходят поверх этой области, соединяя лучезапястный, запястный и запястно-пястный суставы. Передняя капсула лучезапястного сустава постоянно связана с надкостницей запястных костей и поперечной запястной связкой.
Мышцы предплечья: передняя группа

В пределах верхней конечности выделяет большое количество областей:
- Дельтовидная область (regio deltoidea)
- Подмышечная область (regio axillaris)
- Передняя область плеча (regio brachialis anterior)
- Задняя область плеча (regio brachialis posterior)
- Передняя локтевая область (regio cubitalis anterior)
- Задняя локтевая область (regio cubitalis posterior)
- Передняя область предплечья (regio anterobrachialis anterior)
- Задняя область предплечья (regio anterobrachialis posterior)
- Передняя область запястья (regio carpalis anterior)
- Задняя область запястья (regio carpalis posterior)
- Ладонная область кисти (regio palmaris manus)
- Тыльная область кисти (regio dorsalis manus)


В рамках этих областей располагаются мышцы верхней конечности, которые делятся на:
- Мышцы плечевого пояса
- Мышцы свободной части верхней конечности, которые, в свою очередь, делятся на:
- Мышцы плеча
- Мышцы предплечья
- Мышцы кисти. В группе мышц плеча выделяются две подгруппы: передняя и задняя. Передняя группа включает мышцы, которые сгибают кисть и пальцы, и располагается в несколько слоев:
- Плечелучевая мышца (m. brachioradialis) — иногда выделяется в отдельную латеральную группу мышц предплечья, однако это не имеет большого значения.


Плечелучевая мышца (m. brachioradialis)
Место начала: латеральный надмыщелковый гребень плечевой кости, латеральная межмышечная перегородка плеча.
Место прикрепления: над шиловидным отростком лучевой кости.
Функция: сгибает верхнюю конечность в локте и супинирует кисть; из положения супинации пронирует кисть.
Иннервация: лучевой нерв (C5-С8).
Кровоснабжение: коллатеральная лучевая артерия, возвратная лучевая артерия, лучевая артерия.
Круглый пронатор (m. pronator teres)
Круглый пронатор (m. pronator teres) Место начала: Плечевая головка (caput humerale) – медиальный надмыщелок плечевой кости, медиальная межмышечная перегородка плеча Локтевая головка (caput ulnare) – бугристость локтевой кости, венечный отросток локтевой кости Место прикрепления: латеральная поверхность тела лучевой кости Функция: пронация предплечья, сгибание верхней конечности в локтевом суставе Иннервация: срединный нерв (С5-Тh1) Кровоснабжение: ветви плечевой, локтевой и лучевой артерий
Лучевой сгибатель запястья (m. flexor carpi radialis)


Лучевой сгибатель запястья (m. flexor carpi radialis) Место начала: медиальный надмыщелок плечевой кости, медиальная межмышечная перегородка плеча Место прикрепления: ладонная поверхность основания 2 и 3 пястных костей Функция: сгибает и отводит кисть, сгибает предплечье Иннервация: срединный нерв (С5-Тh1) Кровоснабжение: ветви плечевой, локтевой и лучевой артерий
Длинная ладонная мышца (m. palmaris longus)
Длинная ладонная мышца (m. palmaris longus)
Место начала: медиальный надмыщелок плечевой кости.
Место прикрепления: продолжается в ладонный апоневроз, который прикрепляется к основаниям средних фаланг 2-5 пальцев (четыре сухожилия).
Функция: натягивает ладонный апоневроз, сгибает кисть и предплечье.
Иннервация: срединный нерв (C5-Th1).
Кровоснабжение: лучевая артерия.
Локтевой сгибатель запястья(m. flexor carpi ulnaris)
Локтевой сгибатель запястья (m. flexor carpi ulnaris)
Место начала: плечево-локтевая головка (caput humerale) — медиальный надмыщелок плечевой кости, медиальная межмышечная перегородка плеча; локтевая головка (caput ulnare) — локтевой отросток, задний край локтевой кости.
Место прикрепления: гороховидная кость, крючковидная кость, основание 5 пястной кости.
Функция: сгибает и приводит кисть.
Иннервация: локтевой нерв (C7-С8).
Кровоснабжение: верхняя и нижняя локтевые коллатеральные артерии, локтевая артерия.
Второй слой:
Поверхностный сгибатель пальцев (m. flexor digitorum superficialis)
Поверхностный сгибатель пальцев (m. flexor digitorum superficialis)
Место начала: плечево-локтевая головка (caput humeroulnare) — медиальный надмыщелок плечевой кости, локтевая коллатеральная связка, венечный отросток локтевой кости; лучевая головка (caput radiale) — передний край лучевой кости.
Место прикрепления: делится на четыре сухожилия, которые доходят до оснований средних фаланг II-V пальцев и раздваиваются. Образовавшиеся ножки прикрепляются к боковым сторонам оснований средних фаланг.
Функция: сгибает средние фаланги II-V пальцев, сгибает кисть, сгибает предплечье.
Иннервация: срединный нерв (C5-Th1).
Кровоснабжение: лучевая и локтевая артерии.
Третий слой:
Глубокий сгибатель пальцев (m. flexor digitorum profundus)
Глубокий сгибатель пальцев (m. flexor digitorum profundus) Место начала: передняя поверхность локтевой кости, межкостная перепонка предплечья Место прикрепления: разделяется на четыре сухожилия, которые прикрепляются к основаниям дистальных фаланг II-V пальцев Функция: сгибает дистальные фаланги II-V пальцев Иннервация: локтевой и срединный нервы (C5-Th1) Кровоснабжение: лучевая артерия, локтевая артерия
Длинный сгибатель большого пальца кисти (m. flexor pollicis longus)
Длинный сгибатель большого пальца кисти (m. flexor pollicis longus) Место начала: передняя поверхность лучевой кости, межкостная перепонка предплечья, медиальный надмыщелок плечевой кости Место прикрепления: основание дистальной фаланги большого пальца Функция: сгибает дистальную фалангу большого пальца Иннервация: срединный нерв (C5-Th1) Кровоснабжение: лучевая артерия, локтевая артерия, передняя межкостная артерия
Четвертый слой:
- Квадратный пронатор (m. pronator quadratus)
Место начала: нижняя треть тела локтевой кости.
Место прикрепления: нижняя треть тела лучевой кости.
Функция: пронирует предплечье и кисть
Иннервация: срединный нерв (C5-Th1).
Кровоснабжение: передняя межкостная артерия
Вопросы по теме
Каковы функции длинной ладонной мышцы в контексте крепления сухожилий к кости?
Длинная ладонная мышца, имеющая свои сухожилия, крепящиеся к ладонной фасции и костям предплечья, играет важную роль в сгибании и приведении запястья. Эти функции критически важны при выполнении таких действий, как хватание, удержание и манипулирование предметами, а также при выполнении спортивных упражнений, требующих высокой точности движений.
Каким образом травмы сухожилий локтевого сгибателя могут повлиять на качество жизни пациента?
Травмы сухожилий локтевого сгибателя могут привести к значительной боли, ограничению движения и снижению силы в области руки. Это может повлиять на способность выполнять повседневные задачи, такие как поднятие предметов или участие в физической активности. Восстановление в таких случаях потребует не только медицинского вмешательства, но и реабилитации, что может занять продолжительное время и вызовет временные ограничения в образе жизни пациента.
На какие факторы стоит обратить внимание при изучении анатомии локтевого сгибателя и его крепления?
При изучении анатомии локтевого сгибателя важно учитывать не только структурную организацию сухожилий, но и взаимодействие с соседними мышцами, а также влияние возрастных изменений и патологий. Кроме того, стоит обратить внимание на вариации в креплении сухожилий к кости, так как индивидуальные особенности могут существенно изменить функциональные характеристики мышцы и риски травматизма. Такие аспекты помогают лучше понять механизмы работы локтевых сгибателей и их значение в ортопедии и спортомедицине.
