Новообразование неопределенного характера в печени, желчном протоке и желчном пузыре представляет собой патологическое образование, которое не имеет четкой дифференцировки и характеризуется изменениями клеток. Это может быть как доброкачественная, так и злокачественная опухоль, проявляющаяся различными симптомами, например, болями в животе, желтухой или изменением в анализах крови.
Для точной диагностики и определения характера новообразования обычно требуется проведение дополнительных исследований, таких как ультразвуковое исследование, компьютерная томография или биопсия. От правильной диагностики зависит выбор лечения и прогноз для пациента.
- Новообразование неопределенного характера относится к аномальным тканевым образованиям в печени, желчном протоке и желчном пузыре.
- Эти образования могут быть как доброкачественными, так и злокачественными, требуя тщательной диагностики.
- Основные методы диагностики включают ультразвуковое исследование, компьютерную томографию и магнитно-резонансную томографию.
- Симптомы могут варьироваться от отсутствия проявлений до болей в животе и желтухи.
- Лечение зависит от характера новообразования и может включать наблюдение, хирургическое вмешательство или химиотерапию.
- Своевременное обращение к врачу и ранняя диагностика важны для успешного исхода.
Рак печени и желчевыводящих путей
Рак желчного пузыря чаще возникает у людей старше 50 лет, с преобладанием среди женщин. Эта форма рака обычно характеризуется аденокарциномой с различной степенью дифференцировки и инфильтративным типом роста, в редких случаях (не более 15%) встречается плоскоклеточный рак.
Опухолевое образование постепенно охватывает весь желчный пузырь, имеет свойство распространяться на печень, общие и пузырные желчные протоки, а также на соседние органы, такие как желудок, двенадцатиперстная кишка и толстая кишка. Метастазы, связанные с этим видом рака, могут обнаруживаться в печени, регионарных лимфатических узлах, брюшной полости, яичниках и плевре. Зачастую заболевание диагностируется на поздних стадиях (70–90% пациентов становятся неоперабельными на момент установления диагноза). Ранние формы рака желчного пузыря часто выявляются случайно во время холецистэктомии, выполняемой из-за желчнокаменной болезни или холецистита. Тщательный анализ клинической симптоматики, дополненный соответствующими обследованиями, способствует ранней диагностике данной патологии.
Первым признаком развития заболевания обычно является боль в области правого подреберия и эпигастрия, нередко отдает в спину, с усиливающимися ощущениями ночью. В отличие от симптомов, наблюдаемых у пациентов с холециститом или желчнокаменной болезнью, здесь характер боли становится постоянным и более интенсивным. Также у больных отмечаются тошнота, рвота и потеря веса.
Когда наступает закупорка желчных протоков, развивается водянка и эмпиема желчного пузыря, желтуха, расширение проксимальных отделов протоков и холангит, вторичный цирроз печени. Билирубин достигает высоких цифр, повышается уровень щелочной фосфатазы, трансаминаз. При пальпации определяется увеличенная плотная печень, иногда пальпируется увеличенный желчный пузырь. При отсутствии блокады холедоха во время внутривенной холеграфии обнаруживают так называемый отключенный желчный пузырь. Диагноз уточняют при ультразвуковом исследовании и компьютерной рентгеновской томографии.
Новообразование неопределенного характера в печени, желчном протоке и желчном пузыре представляет собой патологическое изменение, которое может быть как доброкачественным, так и злокачественным. Такие образования часто обнаруживаются случайно при проведении ультразвукового исследования или компьютерной томографии. Неопределенный характер подразумевает, что точная природа новообразования не может быть установлена только на основании визуализации, и требуется дополнительное исследование, чтобы понять его биологическую природу.
Как эксперт, я могу сказать, что для диагностики таких новообразований применяются различные методы – от биопсии до дополнительных визуализирующих исследований. Важно понимать, что хотя многие из этих новообразований могут не представлять серьезной угрозы для здоровья, некоторые из них могут указывать на злокачественные изменения. Таким образом, настоятельно рекомендуется проводить регулярные обследования и следить за состоянием печени и желчевыводящих путей, особенно если наблюдаются симптомы, такие как боль в правом подреберье, желтуха или изменения в стуле.
Лечение новообразований неопределенного характера зависит от их природы и размера. Если новообразование имеет доброкачественный характер, то может быть достаточно наблюдения. В случае подозрения на злокачественные опухоли может потребоваться оперативное вмешательство или другие методы лечения, такие как химиотерапия или радиотерапия. Поскольку такие состояния зачастую требуют индивидуального подхода к каждому пациенту, особое значение имеет своевременная и точная диагностика, а также мультидисциплинарное ведение пациента.
Радикальные операции выполняются крайне редко и, как правило, включают не только холецистэктомию, но и резекцию правой доли печени. Иногда может потребоваться панкреатодуоденэктомия.
Рак внепеченочных желчных протоков чаще диагностируется у людей в возрасте 60–70 лет, и в половине случаев наблюдается поражение общего желчного протока. Это заболевание также представляет собой аденокарциному с инфильтративным типом роста. Опухоль растет по протокам и может вовлекать печеночную артерию и вену, портальную вену, поджелудочную железу и двенадцатиперстную кишку.
Метастазы образуются в регионарных лимфатических узлах и печени. Клинические проявления и диагностические методы аналогичны таковым при раке желчного пузыря. Чрескожная чреспеченочная холангиография является особенно информативным методом, позволяющим определить локализацию опухоли. Подтверждение диагноза часто происходит во время операции, хотя биопсия может вызвать трудности.
Выполнение радикальной операции возможно в редких случаях, преимущественно при раке дистального отдела общего желчного протока, при этом Выполняется панкреатодуоденэктомия.
Рак большого дуоденального сосочка представлен первичной опухолью (40%) или другими прорастающими в эту зону опухолями (желчных протоков, двенадцатиперстной кишки, поджелудочной железы). Различить эти опухоли трудно, учитывая сходство гистологического строения. Клинические симптомы рака большого дуоденального сосочка возникают рано, когда размеры опухоли еще невелики.
Опухоль быстро изъязвляется. К специфическим клиническим симптомам данного заболевания относятся временная механическая желтуха, анемия и потеря крови с калом. Остальные проявления обычно соответствуют механической желтухе (например, холангит). Основными методами диагностики служат дуоденоскопия с биопсией и релаксационная дуоденография.
Прогнозы по поводу хирургического лечения относительно оптимистичны, так как существует возможность раннего выявления рака сосочка и медленного течения заболевания. После панкреатодуоденэктомии около 30–40% пациентов живут 5 лет, не демонстрируя признаков болезни.
При неоперабельном раке желчного пузыря, желчных путей и большого дуоденального сосочка имеют значение различные билиодигестивные анастомозы или наружное дренирование желчных протоков, что позволяет устранить желтуху. Химиотерапевтические методы могут привести к временным ремиссиям (в 20–30% случаев). Для лечения применяются препараты, такие как 5-фторурацил, фторафур, митомицин С и адриамицин, порой в комбинациях.
Рак печени составляет от 1% до 1,5% всех злокачественных новообразований. Наиболее распространенной формой является гепатоцеллюлярный рак (90%), реже встречается холангиоцеллюлярный рак (10%). Он может развиваться на фоне цирроза или без него.
Клинические симптомы могут варьироваться в зависимости от наличия цирроза. Если у пациента, имеющего признаки цирроза, быстро ухудшается общее состояние, теряется масса тела, начинается боль в правом подреберье, появляются лабораторные признаки нарушенной функции печени и асцит, а также наблюдаются изменения в размерах очаговых образований по данным УЗИ, возникает обоснованное предположение о раке печени. В других случаях, когда общее состояние кажется удовлетворительным, можно пальпировать увеличенную печень, при этом на ультразвуковой и компьютерной томографии выявляются крупные опухолевые образования с мелкими отделениями или без них (узловая форма). Иногда может не быть обнаружено крупных узлов (диффузная форма). При прогрессировании заболевания возможно развитие внутрибригного кровотечения, желтухи, асцита и других проявлений.
Диагноз рака печени устанавливают при биопсии опухоли (чрескожная, лапароскопическая). Важное значение имеет определение альфа-фетопротеина в крови, уровень которого при гепатоцеллюлярном раке оказывается высоким у 70–90% больных. Степень распространения болезни устанавливают также при ангиографии. Дифференциальный диагноз проводят с метастатическим раком. Метастазы рака печени возникают в пределах органа, реже (30–50%) в перипортальных лимфатических узлах, легких, костях.
Лечение. При локализованном раке печени может быть выполнена резекция печени. Пятилетняя выживаемость в среднем составляет 15–30%, причем наилучшие результаты наблюдаются при высокодифференцированном раке. Временное объективное и субъективное улучшение может быть достигнуто через перевязку или эмболизацию печеночной артерии. Улучшения также достигают при химиотерапии, проводимой через печеночную артерию (5-фторурацил, адриамицин, митомицин С) или системно, внутривенно, с использованием схемы — адриамицина 50 мг/м² в 1-й день и 5-фторурацил 600 мг/м² в 1-й и 8-й дни; карминомицина — 18 мг/м² в 1-й день и блеомицетина — 10–15 мг через день, всего 5 доз.
МКБ-10

МКБ-10 Код: D37.6
Соответствует Коду в МКБ-11: 2F70.5
Новообразование неопределенного или неизвестного характера ампулы фатерова сосочка: D37.6
Новообразование неопределенного или неизвестного характера внепеченочного желчного протока: D37.6
Новообразование неопределенного или неизвестного характера внутрипеченочного желчного протока: D37.6
Новообразование неопределенного или неизвестного характера внутрипеченочных канальцев: D37.6
Новообразование неопределенного или неизвестного характера гепатобилиарной области: D37.6
Новообразование неопределенного или неизвестного характера желчного протока: D37.6
Новообразование неопределенного или неизвестного характера желчного пузыря: D37.6
Новообразование неопределенного или неизвестного характера желчных канальцев: D37.6
Новообразование неопределенного или неизвестного характера желчных путей: D37.6
Новообразование неопределенного или неизвестного характера междолькового желчного протока: D37.6
Новообразование неопределенного или неизвестного характера междольковых желчных канальцев: D37.6
Новообразование неопределенного или неизвестного характера общего желчного протока: D37.6
Новообразование неопределенного или неизвестного характера печени: D37.6
Новообразование неопределенного или неизвестного характера печени первичное: D37.6
Новообразование неопределенного или неизвестного характера печеночного протока: D37.6
Новообразование неопределенного или неизвестного характера пузырного желчного протока: D37.6
Новообразование неопределенного или неизвестного характера пузырного протока: D37.6
Новообразование неопределенного или неизвестного характера сфинктера Одди: D37.6
Новообразование неопределенного или неизвестного характера фатерова сосочка: D37.6
Новообразование неопределенного или неизвестного характера холангиол: D37.6
Ориентировочные сроки временной нетрудоспособности по коду МКБ D37.6
D37-D48
Ориентировочные сроки: дн.
Информация на основании: Письмо ФСС РФ от 01.09.2000 N 02-18/10-5766 «Об ориентировочных сроках временной нетрудоспособности при самых распространенных заболеваниях и травмах»
D37.6 Новообразование неопределенного или неизвестного характера печени, желчного пузыря и желчных протоков
D37.6 , D37.6 Neoplasm of uncertain or unknown behaviour , liver , gallbladder and bile ducts .
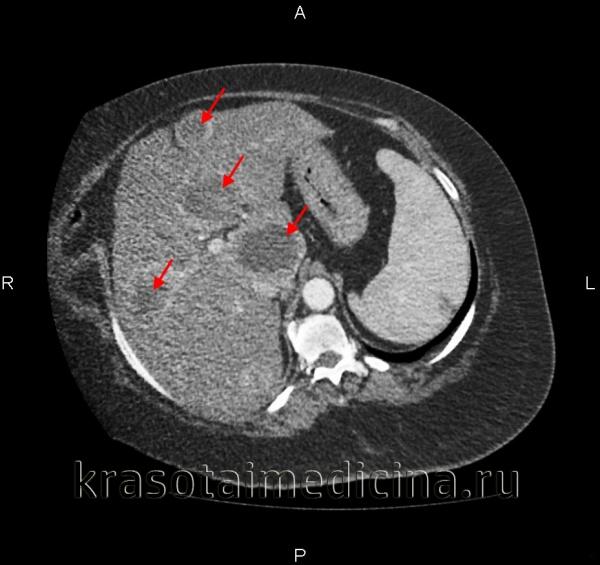
Описание
Отсутствует детальное описание, смотрите связи
- Полипы желчного пузыря

Лечение гепатоцеллюлярной карциномы
В тех случаях, когда это возможно, предпочтительно выполнять хирургическое удаление опухолей. Чаще всего резекцию осуществляют при поражении левой доли печени. Однако результаты хирургического лечения в долгосрочной перспективе оказываются неблагоприятными. В связи с этим рекомендуется проводить контрольные обследования пациентов каждые три месяца после резекции.
Относительно небольшому числу пациентов может быть предложена пересадка печени. Это касается только людей моложе 60 лет и при отсутствии метастазов и серьезных заболеваний вне печени. Тем не менее, отдаленные результаты остаются неудовлетворительными.
При невозможности хирургического лечения у части больных проводится химиотерапия.
Метастатическая карцинома печени (МКП)
Первичное новообразование МКП располагается не в печени, а в легкой, желудке, толстой кишке или других органах. Оно классифицируется как вторичная опухоль печени.
Частота метастазирования злокачественных образований из разнообразных первичных локализаций в печень варьируется.
Опухоли желчного пузыря метастазируют в печень в 75% случаев, поджелудочная железа — 70%, толстая кишка, молочная железа, яичники и меланобластомы — 50%, желудок и легкие — 40%. Однако первичные опухоли имеют различные показатели встречаемости. Поэтому врачи чаще всего наблюдают метастазы в печени от толстокишечных, желудочных и легочных опухолей, а среди женщин — также от молочной железы и яичников.
Для подтверждения или исключения метастатического характера злокачественной опухоли печени проводится тщательное обследование ряда органов. При некоторых локализациях это имеет особенно важное значение.
В план обследования следует включить:
- анализ сыворотки крови (АПФ, карциноэмбриональный антиген, антиген CA-199, кислая фосфатаза);
- рентгенографию грудной клетки;
- гастроскопию;
- колоноскопию или ректороманоскопию, дополненные ирригоскопией;
- УЗИ поджелудочной железы, почек, яичников и предстательной железы;
- осмотр молочных желез и маммографию у женщин;
- консультации у гинеколога и уролога.
Особое внимание уделяется возможности первичного новообразования в толстой кишке, предстательной железе у мужчин и яичниках у женщин, так как метастазы из этих локализаций в некоторых случаях могут быть относительно поддающимися лечению.







